为什么翻修手术这么难?因为骨头“没了”。
骨头为什么会没?又该怎么补?今天一次讲清楚。
如果您或您的家人做过关节置换,可能听说过“翻修”这个词——就是第一次换的人工关节用了十年八年之后,出了问题,需要再做一次手术,换上新的人工关节。
翻修手术比第一次手术复杂得多,其中一个最大的难题,叫做骨缺损。
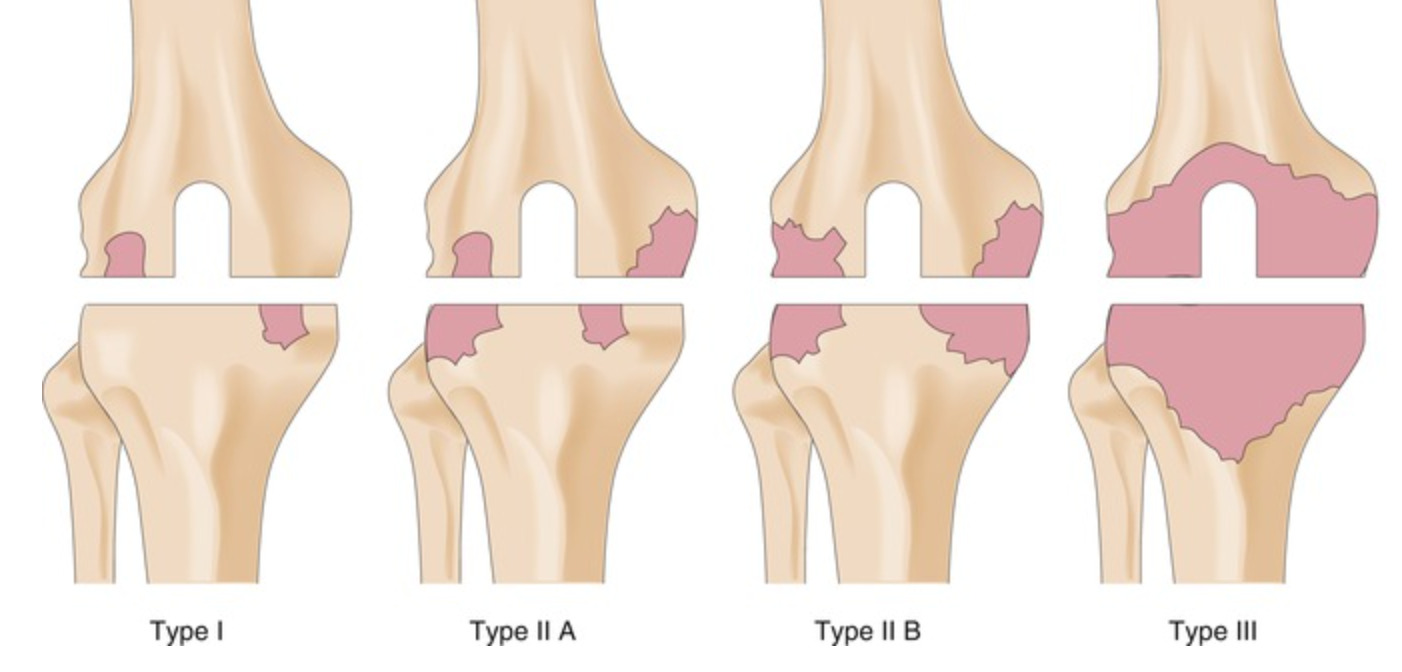
AORI骨缺损分型
简单说,就是支撑人工关节的骨头不够了。就像盖房子,地基塌了、少了,新房子怎么盖得稳?
那么,骨头到底是怎么“没”的?今天我们就来详细拆解骨缺损的形成原因。
翻修手术的头号挑战
在翻修手术中,医生打开关节后,经常会看到这样的场景:
l 股骨远端或胫骨近端有明显的空洞
l 人工关节周围一圈透亮的区域,骨头不见了
l 甚至人工关节直接暴露,周围没有骨头包裹
这就是骨缺损。它不是一夜之间形成的,而是多种因素长期作用的结果。
原因一 骨溶解
骨溶解是导致骨缺损最常见、最主要的原因。
人工关节在长期使用中,会产生微小的磨损颗粒——聚乙烯(塑料衬垫)磨屑、金属磨屑、骨水泥碎屑等。这些微米甚至纳米级的颗粒会进入人工关节与骨头之间的间隙,激活人体的免疫系统。
我们的身体会把这些磨屑当作“入侵者”,派出巨噬细胞去吞噬它们。但巨噬细胞吞下磨屑后无法消化,反而被激活,释放出炎症因子,刺激破骨细胞过度活跃,开始“吃掉”周围的骨头。
结果就是:骨头被缓慢但持续地吸收、溶解,形成一个个空洞。这个过程通常是无痛的,患者毫无感觉,直到X线片上看到大片透亮区,或者人工关节突然松动、塌陷。
数据:研究表明,膝关节置换术后10年,约30%-50%的患者在X线片上可见不同程度的骨溶解。[1]
Alexander S. P., et al. J. Nanotheranostics, 2024
原因二 人工关节松动
人工关节松动与骨溶解常常互为因果。
l 机械性松动:人工关节固定不牢,长期微动,导致人工关节与骨头之间产生纤维膜,摩擦产生更多磨屑,加重骨溶解。
l 生物学松动:骨溶解导致骨头丢失,人工关节失去支撑,开始微动,进一步加剧磨屑产生。
这是一个恶性循环:松动→产生磨屑→骨溶解→骨头更少→更松动→更多磨屑……
最终,人工关节周围的骨头被“磨没了”,形成大片缺损。
原因三 应力遮挡
人工关节的刚度远高于人骨。当人工关节植入后,体重和活动时的力量主要通过人工关节传递到下方的骨头。原本应该受力的骨头因为被人工关节“挡”住了,受力大幅减少。
根据沃尔夫定律——骨头受力刺激才会保持强壮,不受力就会萎缩。
结果:长期不受力的骨质逐渐变疏松、变薄、甚至吸收。这种现象在长柄人工关节周围尤为明显,股骨远端的干骺端骨头因为“闲着没事干”,慢慢就没了。
原因四 感染
感染是骨缺损最严重的成因之一。
细菌感染后,会引发剧烈的炎症反应。细菌本身、炎症细胞释放的酶、毒素,都会直接破坏骨质。同时,感染会导致局部血液循环障碍,骨头缺血坏死。
感染性骨缺损往往范围广、边界不清、软组织也受累。处理起来极为棘手,通常需要分期手术,造成的骨缺损也往往需要大块骨移植来重建。
原因五 医源性损伤
翻修手术中,医生需要取出旧的人工关节。如果人工关节固定良好,与骨头紧密结合,取出时就可能带下一块骨头。特别是骨水泥型人工关节,骨水泥与骨质交错生长,强行敲出人工关节时,可能连带一大块骨质撕脱。
此外,取出螺钉、切除瘢痕组织、清理骨溶解病灶时,也可能不可避免地损失一些健康骨质。
原因六 初次置换
初次膝关节置换时,医生需要截掉一部分骨头来安装人工关节。股骨远端要截掉几毫米,胫骨近端也要截掉几毫米。
这些被截掉的骨头,本来是有用的骨质。如果患者将来需要翻修,这些骨头就等于“提前被用掉了”。
翻修时,医生面对的已经是“二次加工”的骨头——原本的骨质已经减少了一次。如果再发生骨溶解、松动等问题,骨量就更捉襟见肘。
原因七 骨质疏松
有些患者本身骨质条件就不好,比如老年女性、长期使用激素者、有骨质疏松病史者。
这类患者的骨头本身就“脆”、密度低、强度差。在人工关节长期使用中,更容易发生微骨折、骨小梁断裂,进而导致骨质塌陷、吸收。翻修时也更容易出现新的缺损。
骨缺损的传统处理方法
面对这些形形色色的骨缺损,医生有哪些武器?
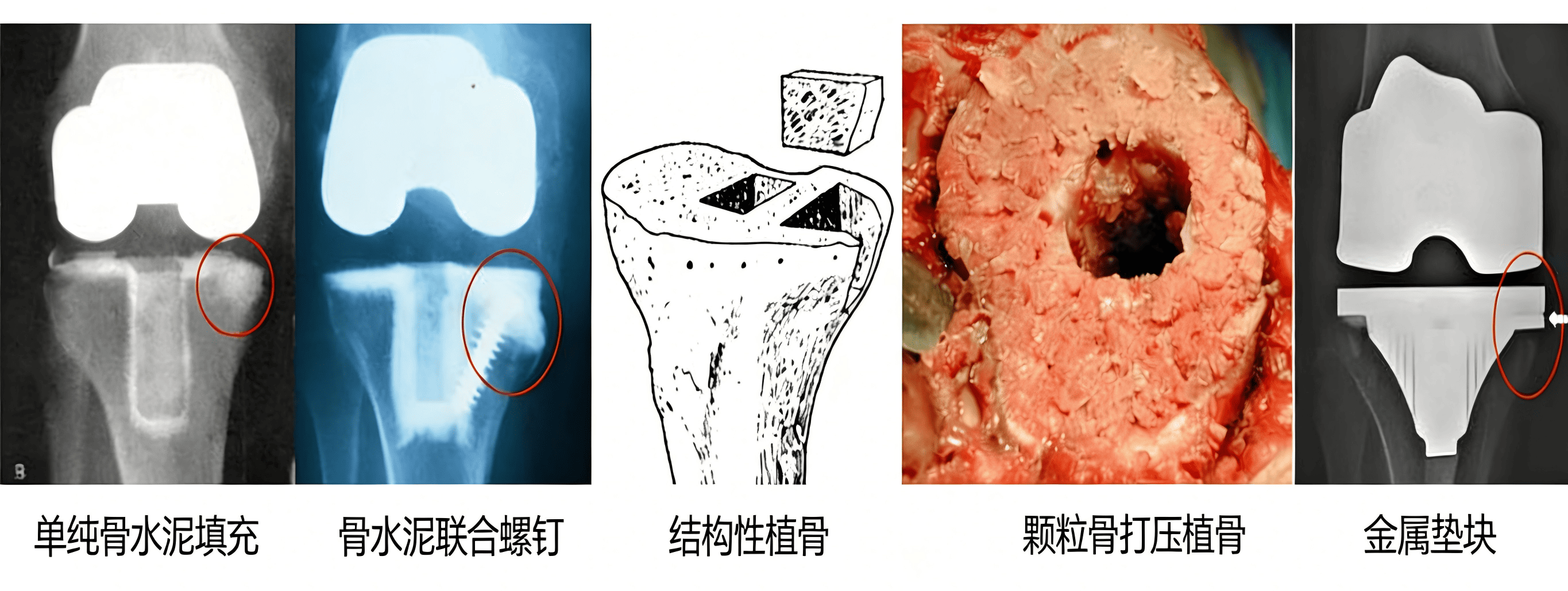
以上图片中每种方法都有其价值,但没有一种是完美的。尤其是对于年轻、活动量大、将来可能再次翻修的患者,能否恢复自身骨量就成了关键考量。
自体骨组织库
什么是自体骨储存?
简单说,就是在第一次做关节置换手术时,医生会把术中切下来的部分健康骨头(比如截掉的股骨髁、胫骨平台的一部分)送到自体骨组织库,经过严格的消毒、灭菌、深低温冷冻处理,然后“存起来”。
等将来某一天,如果您需要做翻修手术,这些属于您自己的骨头就可以被取出来,重新植入您的身体,去修补那些缺损的地方。
这就是用自己的骨头修复自己。
为什么自体骨是“黄金标准”?
自体骨一直是骨科医生的首选,因为它具备骨诱导、骨传导、成骨能力。
更重要的是,自己的骨头不会有免疫排斥反应,不会传播疾病,愈合也更快。
而传统自体骨主要来源于髂骨(胯骨)等部位,取骨本身会造成新的创伤,且骨量有限。利用初次置换手术产生的多余骨头,既无额外创伤,又能提供“金标准”修复材料,一举两得。
结语
如果您即将接受初次关节置换,可以咨询您的医生:医院是否提供自体骨储存服务?
储存年限可以根据需要延长,基本可以实现“一次储存,终身受益”。
尤其适合以下人群:
l 经评估翻修风险较高的全年龄段人群
l 活动量大、对关节功能要求高的患者
l 骨质疏松基础,骨质本身就珍贵的患者
l 有关节疾病家族史或其他风险因素者
骨缺损是关节翻修手术中不可回避的挑战。它的形成原因复杂多样——骨溶解、人工关节松动、应力遮挡、感染、医源性损伤、初次骨切除、骨质疏松……往往是多种因素叠加的结果。
面对这些缺损,理想的解决方案不仅要提供即刻稳定,更要恢复骨量,为未来留有余地。
自体骨储存,正是这样一种有远见的选择——把初次手术中原本要丢弃的健康骨头保存下来,在将来最需要的时候,用自己身体的材料,修补自己身体的缺损。
用自己的骨头,补自己的缺。这是最自然、最安全、也最聪明的修复方式。
参考文献
[1] Pang, A.S.-R., Liau, Z.Q.G., Oh, J.Y.-L., et al. Nanotechnology - Enhanced Orthopaedic Surgery. J. Nanotheranostics. 2024, 5 , 167 - 187.